Artroscopia de Genunchi
Când durerea sau instabilitatea genunchiului vă limitează activitățile zilnice, o evaluare medicală detaliată este esențială. În practica mea chirurgicală, atunci când simptomele și examinările sugerează o afecțiune a genunchiului, recomand artroscopia pentru un diagnostic precis și un tratament optim. Această procedură minim invazivă îmi permite să inspectez și să tratez direct leziunile articulare, oferind o recuperare mult mai blândă comparativ cu chirurgia deschisă.
Anatomia genunchiului și vulnerabilitatea articulară
Pentru a înțelege importanța acestei intervenții, explic adesea pacienților mei că articulația genunchiului este una dintre cele mai mari și complexe articulații din corpul uman. Aceasta joacă un rol esențial în mișcarea și stabilitatea corpului, permițând activități precum mersul, alergarea, săriturile și statul în picioare.
Din punct de vedere anatomic, genunchiul este o articulație sinovială de tip bicondilian, ceea ce înseamnă că permite mișcări de flexie și extensie, dar și o ușoară rotație atunci când este îndoit. Deoarece solicitările fizice asupra articulației genunchiului sunt enorme, aceasta este foarte vulnerabilă la leziuni.
Alternative terapeutice
Înainte de a decide intervenția chirurgicală, analizăm mereu alternativele. Există opțiuni de tratament conservator, cum ar fi medicamentele, injecțiile intra-articulare, repausul articulației, imobilizarea sau fizioterapia. Totuși, atunci când aceste măsuri nu rezolvă problema, intervenția artroscopică devine necesară.
Cum decurge intervenția artroscopică?
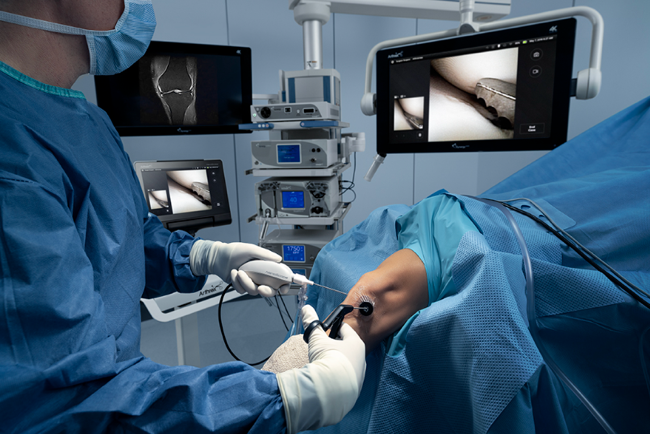
Intervenția se realizează într-un mediu chirurgical strict controlat, sub anestezie generală și/sau regională. Pentru a facilita vizualizarea clară a structurilor, aplic uneori o manșetă de presiune pe coapsă, reducând astfel fluxul sanguin în articulație.
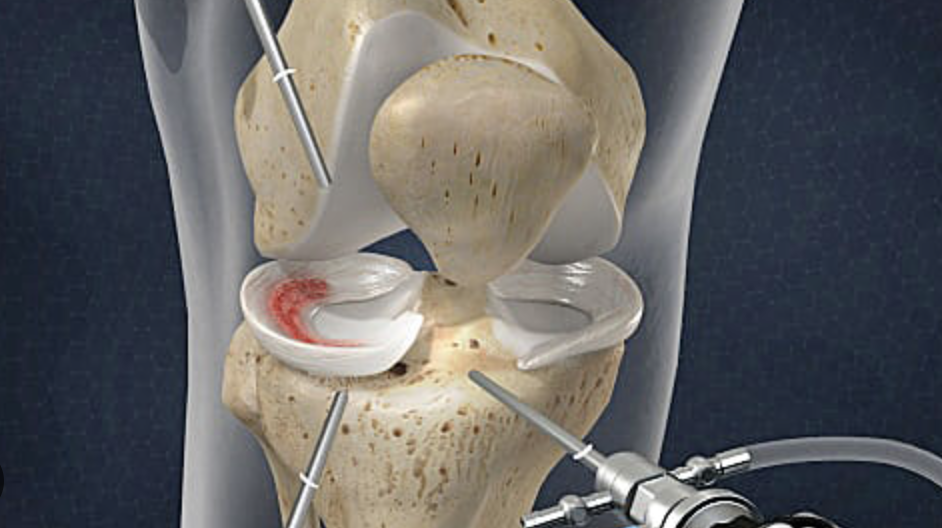
Abordurile clasice pe care le utilizez sunt cel antero-lateral și antero-medial. Accesez articulația genunchiului printr-o mică incizie (de aproximativ 0,5 cm), prin care introduc artroscopul – un instrument optic având grosimea unui creion. Artroscopul este dotat cu o cameră video care transmite imagini pe un monitor, permițându-mi să examinez detaliat interiorul articulației. De asemenea, introduc lichid în articulație pentru a asigura o vizualizare clară.
Prin incizii suplimentare mici, introduc instrumentele necesare pentru examinare sau intervenție. Folosesc, de exemplu, un palpator special pentru a testa structurile interne, precum meniscul, cartilajul și ligamentele.
La finalul operației, drenez lichidul prin aspirație, îndepărtez toate instrumentele și închid micile incizii cu suturi sau plasturi. În funcție de caz, pot recomanda imobilizarea articulației cu o orteză specială și/sau aplicarea provizorie a unui tub de dren.
Ce proceduri pot efectua în timpul artroscopiei?
Unul dintre marile avantaje ale artroscopiei este că, în cazul depistării unei afecțiuni, pot efectua tratamentul corespunzător imediat, în timpul aceleiași intervenții. În funcție de particularitățile cazului, pot realiza diverse proceduri minim invazive, printre care:
- Intervenții la nivelul meniscului: Îndepărtarea parțială a meniscului, sutura unei rupturi meniscale, plasarea unui implant de menisc sau îndepărtarea unui ganglion meniscal.
- Tratamentul cartilajului: Netezirea cartilajului și oaselor, realizarea de micro-fracturi pentru stimularea regenerării, îndepărtarea cartilajului deteriorat, sau aplicarea unui material biologic ori sintetic (fleece) pentru tratamentul defectelor. De asemenea, pot efectua grefe de celule cartilaginoase (transplant autolog) sau transplant de cartilaj-os în defectele profunde.
- Ligamente și stabilitate: Reconstrucția ligamentului încrucișat anterior/posterior sau sutura și fixarea ligamentelor rupte.
- Afecțiuni ale rotulei (patelei): Secționarea retinaculului lateral pentru corectarea lateralizării sau strângerea (raffung) retinaculului medial pentru a readuce rotula în poziția corectă.
- Alte corecții: Îndepărtarea corpurilor libere intraarticulare (fragmente de cartilaj sau os), rezecția osteofitelor (proeminențe osoase), îndepărtarea membranei sinoviale inflamate, irigarea și debridarea articulației pentru eliminarea țesutului infectat, fixarea fracturilor tibiale sau îndepărtarea materialului străin.
- Tratamente complementare: Injectarea intraarticulară de medicamente.
Protocolul Preoperator și Recuperarea
Reușita intervenției depinde și de implicarea dumneavoastră în respectarea recomandărilor medicale.
Înainte de procedură: Trebuie să mă informați dacă urmați un tratament cu anticoagulante (ex. Eliquis, Xarelto, Trombex, aspirină) sau medicamente pentru diabet (ex. metformină), pentru a stabili dacă acestea trebuie întrerupte sau ajustate. La internare, vă rog să aduceți actele de identitate, istoricul medical relevant și investigațiile imagistice (Radiografii, RMN, CT). Trebuie să cunoașteți faptul că dumneavoastră veți suporta integral costul intervenției și eventualele cheltuieli suplimentare în cazul în care acestea nu sunt acoperite de casa de asigurări de sănătate.
După procedură: Dacă intervenția se desfășoară în regim ambulatoriu, trebuie să aveți un însoțitor adult pentru primele 24 de ore, deoarece sedativele sau anestezicele pot afecta capacitatea de reacție. Pentru cel puțin 24 de ore, trebuie să evitați condusul vehiculelor, activitățile fizice intense, consumul de alcool, fumatul și luarea unor decizii importante.
Pentru o recuperare optimă:
- Ridicați frecvent piciorul pentru a reduce edemul, mai ales în primele zile.
- Vă pot recomanda purtarea unui bandaj compresiv sau a unui ciorap elastic.
- Mişcați frecvent articulațiile neafectate pentru a preveni tromboza venoasă profundă.
- Administrați medicația anticoagulantă prescrisă pentru prevenirea trombozei.
Evaluarea riscurilor și a complicațiilor posibile
Deși artroscopia este o procedură sigură, complicațiile pot apărea, motiv pentru care vă prezint transparent riscurile asociate:
- Modificări intraoperatorii: În cazuri foarte rare, probleme tehnice neașteptate pot impune modificarea procedurii sau convertirea la o operație deschisă, cu incizie clasică.
- Reacții alergice: Intoleranța la latex sau medicamente poate provoca șoc anafilactic. Anestezicele locale pot duce la insuficiență circulatorie tranzitorie sau convulsii minore.
- Leziuni tisulare și nervoase: Instrumentele pot provoca leziuni ale structurilor articulare. Există un risc de leziuni tranzitorii sau permanente ale nervilor cutanați superficiali (amorțeală, alterarea senzațiilor). Rănirea vaselor de sânge majore este foarte rară, dar poate necesita intervenție de urgență.
- Complicații vasculare: Extrem de rar, poate apărea pseudoanevrismul arterei poplitee (o acumulare de sânge ce imită un anevrism), care se manifestă prin durere și pulsații. Formarea cheagurilor de sânge (tromboză/embolie) este un risc pe care îl prevenim prin medicație anticoagulantă.
- Alte reacții: Deteriorarea pielii din cauza poziționării este rară, dar pot apărea inflamație, necroză sau cicatrici. Tumefacția, sângerarea în articulație și durerea sunt efecte posibile ce trebuie monitorizate.
Întrebări Frecvente (FAQ)
Când trebuie să vă contactez de urgență după operație?
Mergeți la cel mai apropiat spital sau contactați-mă imediat dacă prezentați: durere persistentă sau severă, umflare accentuată în jurul locului operat, febră, sângerare abundentă sau secreții anormale din zona intervenției.
Este normal să aud zgomote în genunchi după procedură?
Da, este posibil să resimțiți zgomote articulare în genunchi după procedură, însă acestea tind să dispară după aproximativ două zile.
Trebuie să iau medicamente speciale după artroscopie?
De obicei, prescriu medicamente anticoagulante pentru a preveni formarea cheagurilor de sânge (tromboza). De asemenea, medicația dumneavoastră cronică va fi reluată conform indicațiilor stabilite la externare.